Medisinsk ekspert av artikkelen
Nye publikasjoner
Røntgenbehandling
Sist anmeldt: 29.06.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
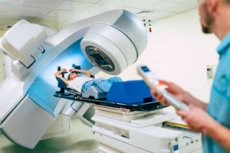
Strålebehandling er en behandlingsmetode som bruker røntgenstråler eller andre typer ioniserende stråling for å behandle en rekke medisinske tilstander, inkludert kreft og visse andre sykdommer. Denne metoden kalles også strålebehandling eller strålebehandling.
De grunnleggende prinsippene for strålebehandling inkluderer:
- Ionisering: Røntgenstråler og andre typer ioniserende stråling har nok energi til å rive elektroner fra atomer og molekyler i kroppsvev. Dette kan forårsake DNA-skade inne i celler og føre til celledød.
- Lokalisering: Røntgenprosedyren fokuserer vanligvis så mye som mulig på det spesifikke området av kroppen der sykdommen er lokalisert. Dette minimerer skade på omkringliggende friskt vev.
- Fraksjonering: Strålebehandling utføres vanligvis i flere økter (fraksjoner) over en periode. Dette lar friskt vev komme seg mellom øktene og øker effektiviteten av behandlingen.
Strålebehandling kan brukes til å behandle en rekke kreftformer, inkludert:
- Brystkreft
- Prostatakreft
- Lungekreft
- Livmorhalskreft
- Magekreft
- Hode- og nakkekreft
- Hudkreft
- Andre kreftformer
Det kan også brukes til å behandle visse ikke-tumorsykdommer som hudsykdommer, leddgikt og andre tilstander.
Røntgenbehandling administreres på spesialiserte medisinske fasiliteter og krever vanligvis nøye planlegging og overvåking under veiledning av spesialister i onkologi og radiologi. Det er viktig å huske på at røntgenbehandling kan forårsake bivirkninger, og beslutningen om å administrere den tas alltid individuelt, med tanke på fordeler og risikoer for pasienten. [ 1 ]
Indikasjoner for prosedyren
Indikasjoner for strålebehandling inkluderer:
- Kreft: Røntgenbehandling brukes til å behandle ulike typer kreft, inkludert bryst-, lunge-, mage-, prostata-, livmorhals- og andre.
- Ondartede svulster: Denne teknikken kan brukes til å behandle ondartede svulster i forskjellige deler av kroppen, inkludert hud (som melanom), hode og nakke, bløtvev og bein.
- Nevroendokrine svulster: Røntgenbehandling kan brukes til å behandle nevroendokrine svulster som karsinoide svulster.
- Lymfom: Strålebehandling kan være en del av en omfattende behandling for pasienter med ulike typer lymfom.
- Sarkom: Sarkomer, som er ondartede svulster i bløtvev eller bein, kan også behandles med strålebehandling.
- Metastaser: Hvis kreften har spredt seg til andre organer eller vev, kan strålebehandling brukes til å kontrollere og behandle metastaser.
Indikasjonene for røntgenbehandling avhenger av det spesifikke kliniske tilfellet, sykdomsstadiet og behandlingsplanen som legen har utviklet. Det er viktig å konsultere en medisinsk fagperson for å bestemme den beste behandlingsmetoden for ditt tilfelle. [ 2 ]
Røntgenbehandling kan brukes til å behandle en rekke tilstander og sykdommer, inkludert ledd, hælspore og basaliom. Her er en kort beskrivelse av røntgenbehandling for disse tilfellene:
- Røntgenbehandling av ledd: Røntgenbehandling kan brukes til å behandle inflammatoriske og degenerative leddsykdommer som leddgikt og slitasjegikt. Røntgenstråler rettes mot det berørte leddet for å redusere betennelse og smerte. Denne metoden kan bidra til å bremse sykdomsprogresjonen og lindre symptomer, men bruken kan være begrenset på grunn av risikoen for å skade omkringliggende vev.
- Røntgenbehandling av kneet: Røntgenbehandling kan brukes til å behandle kneleddsmerter forårsaket av leddgikt eller andre tilstander. Røntgenstråler kan rettes mot kneleddet for å redusere betennelse og smerte.
- Røntgenbehandling av skulderleddet: Røntgenbehandling kan brukes ved betennelsestilstander i skulderleddet, som for eksempel leddgikt. Det kan bidra til å redusere smerte og betennelse i skulderområdet.
- HælsporeStrålebehandling: En hælspore er en utvekst av beinvev på hælbeinet som kan forårsake hælsmerter. Røntgenbehandling kan være et behandlingsalternativ for å redusere smerte og betennelse i hælsporeområdet.
- Røntgenbehandling av basaliom: Basaliom er en type ondartet hudsvulst som kan forekomme på forskjellige deler av kroppen, inkludert ansiktet. Røntgenbehandling kan brukes i basaliombehandling for å ødelegge kreftceller og forhindre at de vokser.
- Røntgenbehandling av underleppen: Røntgenbehandling kan brukes til å behandle ondartede svulster som leppekreft. Målet med strålebehandling i dette tilfellet er å ødelegge eller redusere størrelsen på svulsten og forhindre at den vokser. Ulike former for strålebehandling kan brukes avhengig av svulstens og pasientens spesifikke egenskaper.
- Røntgenbehandling for hemangiomer: Hemangiomer er vaskulære masser som kan utvikle seg i huden eller inne i organer. Røntgenbehandling kan være én behandling for hemangiomer, spesielt i tilfeller der de kan forårsake problemer som blødning eller trykk på omkringliggende vev.
- Røntgenbehandling av ryggraden: Røntgenbehandling av ryggraden kan brukes til å behandle visse svulster eller sykdommer i ryggraden, som for eksempel ryggkreft eller kreftmetastaser. Målet med strålebehandling i dette tilfellet er å krympe eller ødelegge svulsten og lindre symptomer.
- Røntgenbehandling for osteomyelitt: Osteomyelitt er en smittsom, inflammatorisk sykdom i bein og hjerne. Røntgenbehandling kan brukes i kombinasjon med andre behandlinger, som antibiotika og kirurgi, for å bekjempe osteomyelitt. Strålebehandling kan bidra til å drepe bakterier og lindre betennelse.
Det er viktig å merke seg at røntgenbehandling kan ha bivirkninger og risikoer, og bør administreres under veiledning av erfarne helsepersonell. Behandlingsplanen og doseringen vil avhenge av den spesifikke sykdommen og de kliniske trekkene hos hver pasient. Derfor bør du konsultere legen din for detaljer om muligheten for å bruke røntgenbehandling i ditt spesifikke tilfelle.
Forberedelse
Forberedelsene til røntgenbehandling kan variere avhengig av type og plassering av kreften som skal behandles og den enkelte pasient. Forberedelsene inkluderer imidlertid vanligvis følgende trinn:
- Konsultasjon med onkolog: Før du starter røntgenbehandling, vil du ha en konsultasjon med en onkolog. Legen vil analysere dine medisinske data, bestemme kreftstadiet og avgjøre om røntgenbehandling er egnet for ditt tilfelle.
- Utarbeidelse av en behandlingsplan: Legen din og et team av spesialister vil utvikle en individuell røntgenbehandlingsplan som tar hensyn til svulstens størrelse, form og plassering, samt pasientens helse.
- Røntgen og CT-skanning: Røntgen, CT-skanning eller MR-skanning kan være nødvendig for å finne svulsten nøyaktig og planlegge behandling. Disse studiene kan hjelpe leger med å bedre visualisere kreften og omkringliggende vev.
- Kosthold: Avhengig av hvor svulsten befinner seg, kan det hende du trenger visse kostholdsanbefalinger før behandlingen starter. Hvis for eksempel strålebehandlingen skal rettes mot mageområdet, kan du bli rådet til å midlertidig fjerne visse matvarer fra kostholdet ditt.
- Unngå visse medisiner og kosttilskudd: Legen din kan be deg om midlertidig å slutte å bruke visse medisiner, for eksempel antikoagulantia og kosttilskudd som kan påvirke resultatene av strålebehandling.
- Markering for presis posisjonering: I noen tilfeller kan du få markeringer plassert på huden for å sikre presis posisjonering under hver behandlingsøkt.
- Psykologisk forberedelse: Strålebehandling kan være følelsesmessig og fysisk belastende. Psykologisk støtte og rådgivning kan hjelpe deg med å takle stress og angst.
- Overholdelse av legens anbefalinger: Det er viktig å følge alle legens anbefalinger og behandlingsplanen nøye. Dette inkluderer å delta på røntgenbehandling til planlagte tider og følge alle instruksjoner for kosthold og medisinavslutning.
Legen din og det medisinske teamet vil forklare deg i detalj alle trinnene som er involvert i forberedelsene til og gjennomføringen av røntgenbehandling. Det er viktig å diskutere alle spørsmålene og bekymringene dine med dem, slik at du kan være forberedt på behandlingen og gjøre den så effektiv og trygg som mulig.
Teknikk strålebehandling
Teknikken for røntgenbehandling inkluderer følgende grunnleggende trinn:
Behandlingsplanlegging:
- Diagnose: Pasienten gjennomgår først en diagnostisk test for å bestemme størrelsen og spredningen av svulsten eller det berørte vevet. Dette kan omfatte computertomografi (CT), magnetisk resonansavbildning (MR) og andre pedagogiske diagnostiske teknikker.
- Bestemmelse av målområdet: Radiologer og onkologer bestemmer den nøyaktige plasseringen av svulsten og vevet som skal bestråles.
Lage en behandlingsplan:
- Doseutvikling: Spesialister bestemmer dosen av stråling som er nødvendig for å ødelegge eller krympe en svulst, samtidig som de minimerer effekten på omkringliggende friskt vev.
- Trajektorieberegning: Med tanke på svulstens størrelse og lokalisering bestemmes den optimale banen for strålene som skal brukes under behandlingen.
Utførelse av røntgenbehandling:
- Pasienten legges på bordet til en behandlingsmaskin, vanligvis en lineær gasspedal.
- Spesialister sørger for at pasienten er plassert nøyaktig ved hjelp av spesielle fikseringsanordninger som masker, puter eller spesielle skjørt.
- Den lineære gasspedalen genererer røntgenstråler som rettes mot målområdet som er spesifisert i behandlingsplanen. Strålene passerer gjennom huden og bestråler deretter målområdet.
- Behandlinger kan vare bare noen få minutter og gis daglig i uker eller måneder, avhengig av behandlingsplanen.
Overvåking og kontroll:
- Pasienten er under konstant medisinsk tilsyn under behandlingen. Kontroller som sanntidsavbildning (f.eks. røntgenfluoroskopi) brukes for å sikre at strålene er nøyaktig rettet mot målet.
- Behandlingen tilpasses etter behov avhengig av tumorrespons og endringer i størrelse.
Resultatvurdering:
- Etter at behandlingen er fullført, evalueres behandlingens effektivitet, for eksempel gjennom gjentatte diagnostiske tester for å avgjøre om svulststørrelsen er redusert eller kreftcellene er ødelagt.
Røntgenbehandling utføres under streng medisinsk tilsyn og kontroll, der doser elimineres og eksponering for omkringliggende vev minimeres. Dette maksimerer behandlingens effektivitet med minimale bivirkninger. [ 3 ]
Avhengig av parametrene og egenskapene til strålene, samt avstanden fra kilden til pasienten, finnes det flere varianter av røntgenbehandling:
- Overfladisk røntgenbehandling (overfladisk røntgenbehandling): I denne teknikken brukes røntgenstråler til å behandle overfladiske svulster eller hudsykdommer som basaliomer eller hudkreft. Kilden til strålene er nær kroppens overflate.
- Kortdistanse røntgenbehandling (ortovolt røntgenbehandling): Denne teknikken bruker røntgenstråler med middels energi for å behandle svulster som ligger litt dypere under huden. Kilden til strålene er plassert et stykke fra pasienten.
- Fjernbehandling med røntgen (teleterapi): Ved fjernbehandling med røntgen er strålekilden plassert i betydelig avstand fra pasienten, og røntgenstrålene rettes mot svulsten utenfra. Det er den vanligste typen strålebehandling og brukes til å behandle ulike typer svulster.
- Langfokusert røntgenbehandling (megavolt-røntgenbehandling): Denne metoden bruker høyenergiske (megavolt) røntgenstråler og kan trenge dypere inn i vevet, noe som gjør den mer effektiv for behandling av dyptliggende svulster. [ 4 ]
- Dyp røntgenbehandling (dyp røntgenbehandling): Denne teknikken ble utviklet for å behandle visse typer kreft som ligger dypt inne i organer, for eksempel dypt i bløtvevslagene.
- Ortovolt-røntgenbehandling (kilovolt-røntgenbehandling): Dette er en variant av kortdistanse-røntgenbehandling som bruker røntgenstråler med lavere energi (kilovolt).
Typer røntgenbehandling
Her er noen av hovedtypene for røntgenbehandling:
- Ekstern strålebehandling: Dette er den vanligste metoden for strålebehandling. En ekstern strålekilde (strålemaskin) rettes mot et bestemt område av pasientens kropp for å bestråle svulsten. Denne metoden brukes for en rekke kreftformer og kan brukes til både radikal behandling og palliativ behandling.
- Intern strålebehandling (brachyterapi): I denne metoden plasseres strålekilden direkte inne i eller i nærheten av svulsten. Dette gjør at en høyere dose strålebehandling kan leveres til målområdet samtidig som effektene på omkringliggende vev minimeres. Brachyterapi brukes for eksempel til å behandle prostatakreft eller livmorhalskreft.
- Tomoterapi: Dette er en moderne metode for ekstern strålebehandling som kombinerer røntgen og computertomografi (CT). Tomoterapi muliggjør mer presis bestråling av svulsten samtidig som den minimerer påvirkningen på friskt vev.
- Intensitetsmodulert strålebehandling (IMRT): IMRT er en avansert form for ekstern strålebehandling der strålingsstrålene justeres slik at de kan varieres i intensitet og retning, noe som gir mer presis doseutforming av strålebehandlingen og bestråling av svulsten, samtidig som tilstøtende organer og vev minimeres.
- Stereotaktisk radiokirurgi (SRS) og stereotaktisk strålebehandling (SRT): Disse teknikkene er utviklet for å behandle små svulster eller metastaser i eller nær hjernen og andre organer. De tillater at høye doser stråling leveres presist til et svært lite område i løpet av én eller flere økter.
Valg av røntgenbehandlingsmetode avhenger av svulsttype, plassering, sykdomsstadium, pasientens generelle tilstand og andre faktorer.
Kontraindikasjoner til prosedyren
Strålebehandling, som alle medisinske prosedyrer, kan ha kontraindikasjoner. Disse kan variere avhengig av pasientens spesifikke tilstand og formålet med strålebehandlingen. Her er noen vanlige kontraindikasjoner for strålebehandling:
- Graviditet: Strålebehandling kan ha en negativ innvirkning på det utviklende fosteret og utføres derfor vanligvis ikke hos gravide kvinner. Hvis behandling er nødvendig umiddelbart, bør det gjennomføres en detaljert diskusjon om risiko og fordeler med pasienten og spesialister.
- Hjerte- og karsykdommer: Pasienter med alvorlig hjerte- og karsykdom kan ha begrensninger for røntgenbehandling, da prosedyren kan øke arbeidsbelastningen på hjertet.
- Immunsvikttilstander: Pasienter med redusert immunitet, som de som lever med HIV eller de som tar immunsuppressive medisiner, kan være mer sårbare for bivirkningene av strålebehandling.
- Alvorlig generell svakhet eller utmattelse: Pasienter som er for svake, kan være utilgjengelige for å tolerere røntgenbehandling, og det kan forverre tilstanden deres.
- Tidligere strålebehandling: Noen pasienter som har fått strålebehandling tidligere, kan ha restriksjoner på å få gjentatt strålebehandling i samme område.
- Spesielle medisinske tilstander: Pasienter med visse tilstander, som aktive infeksjoner eller alvorlig betennelse i området som skal behandles, kan også ha kontraindikasjoner.
Dette er bare generelle eksempler på kontraindikasjoner, og hvert tilfelle må vurderes individuelt av onkologen eller radiologen som evaluerer pasienten og tar en avgjørelse om hvorvidt strålebehandling er hensiktsmessig og trygg.
Konsekvenser etter prosedyren
Effektene etter en røntgenbehandlingsprosedyre kan variere avhengig av en rekke faktorer, inkludert dose av strålebehandling, stråleområdet, svulsttype, pasientens tilstand og mer. I de fleste tilfeller kan pasienter forvente både midlertidige og langsiktige effekter. Her er noen av dem:
Midlertidige bivirkninger:
- Tretthet og svakhet.
- Rødhet eller irritasjon i huden i det bestrålte området.
- Lokalisert smerte eller ubehag.
- Endringer i smakssans eller appetitt.
- Hårtap i det bestrålte området (alopecia).
- Økt risiko for infeksjoner: Strålebehandling kan undertrykke benmargsfunksjonen og svekke immunforsvaret, noe som øker risikoen for infeksjoner.
- Skade på blodårer og vev: I noen tilfeller kan røntgenbehandling forårsake skade på omkringliggende blodårer og vev, noe som kan føre til blødning eller smertefulle symptomer.
- Langsiktige implikasjoner:
- Utvikling av sekundære svulster i bestrålingsområdet.
- Risiko for å utvikle kroniske sykdommer i fremtiden.
- Endringer i huden (som arrdannelse eller pigmentering).
Det er viktig å merke seg at de fleste bivirkningene av røntgenbehandling er midlertidige og avtar etter at behandlingen er fullført. Langtidseffekter, som risikoen for å utvikle sekundære svulster, kan oppstå år senere og kreve langtidsoppfølging av leger.
Hver pasient er unik, og effektene av røntgenbehandling vil variere. Leger overvåker nøye og advarer mot mulige risikoer og bivirkninger når de utvikler en behandlingsplan og gir behandlingsanbefalinger etter inngrepet. Pasienter bør diskutere alle mulige utfall og problemer i detalj med legen sin, slik at de kan være forberedt og motta nødvendig støtte og behandling om nødvendig.
Komplikasjoner etter prosedyren
Strålebehandling kan forårsake en rekke komplikasjoner, og deres natur kan avhenge av mange faktorer, inkludert svulsttype, plassering, dose av strålebehandling og den enkelte pasient. Komplikasjoner kan være midlertidige eller langvarige. Her er noen av de mulige komplikasjonene:
- Rødhet og irritasjon i huden: Hvis røntgenbehandling rettes mot et område nær hudoverflaten, kan pasienten utvikle rødhet, tørrhet, kløe eller til og med svie i huden. Disse symptomene er vanligvis midlertidige og forsvinner etter at behandlingen er fullført.
- Tretthet og svakhet: Strålebehandling kan forårsake tretthet og svakhet, spesielt under behandling. Dette kan skyldes effektene på friskt vev og immunforsvaret.
- Hårtap: Hvis røntgenbehandling gis til hodebunnsområdet, kan det forårsake midlertidig eller permanent hårtap i det eksponerte området.
- Fordøyelsesendringer: Røntgenbehandling av mageområdet kan forårsake fordøyelsesproblemer, kvalme, oppkast, diaré eller endringer i appetitten.
- Urologiske komplikasjoner: Strålebehandling mot bekkenområdet kan påvirke funksjonen til urogenitallet og forårsake urologiske symptomer.
- Pusteproblemer: Røntgenbehandling av brystbenområdet kan forårsake pusteproblemer, spesielt hvis den retter seg mot lungene.
- Hudinfeksjoner: I sjeldne tilfeller kan strålebehandling øke risikoen for hudinfeksjoner i stråleområdet.
- Langtidskomplikasjoner: Noen komplikasjoner kan oppstå flere år etter at røntgenbehandlingen er fullført, for eksempel stråleinduserte svulster (sekundære svulster forårsaket av strålebehandling) og langtidsendringer i vev og organer.
Det er viktig å merke seg at behandlende lege bør gi detaljert informasjon om mulige komplikasjoner og vurdere risikoer og fordeler ved røntgenbehandling for hvert enkelt tilfelle.
Ta vare på prosedyren
Etter en røntgenbehandling er det viktig å følge helsepersonellets anbefalinger for å sikre trygg rekonvalesens og minimere mulige bivirkninger. Her er noen generelle retningslinjer for behandling etter røntgenbehandling:
- Hold deg under observasjon: Etter hver røntgenbehandling kan du forbli under medisinsk tilsyn en periode for å overvåke tilstanden din og vurdere hvordan du reagerer på behandlingen.
- Unngå unødvendig trykk på det bestrålte området: Det er viktig å unngå unødvendig trykk, friksjon eller gnidning av det bestrålte hudområdet. Dette kan forhindre irritasjon og skade på huden.
- Hudpleie: Hvis huden din er bestrålt, bruk milde og ikke-fete hudpleieprodukter. Ikke bruk såpe eller kosmetikk på det bestrålte området uten å konsultere legen din.
- Unngå soleksponering: Bestrålt hud kan være mer følsom for sollys. Unngå derfor direkte sollys og bruk solkrem med høy solfaktor hvis du må gå utendørs.
- Tenk på ernæring: Hold deg til et sunt kosthold og drikk nok væske. Dette kan bidra til vevsreparasjon og lindre bivirkningene av behandlingen.
- Ta foreskrevne medisiner: Hvis du får foreskrevet medisiner for å lindre smerter eller håndtere bivirkninger, følg legens instruksjoner og ta dem som planlagt.
- Oppretthold ditt emosjonelle velvære: Røntgenbehandling kan være en fysisk og følelsesmessig krevende prosedyre. Oppretthold ditt emosjonelle velvære, kommuniser med dine kjære og kontakt om nødvendig en psykolog eller psykoterapeut.
- Følg legens anbefalinger: Det er viktig å kommunisere regelmessig med helsepersonellet og følge alle anbefalingene deres for pleie og overvåking etter røntgenbehandling.
- Vær oppmerksom på bivirkninger: Hvis du opplever nye symptomer eller bivirkninger etter røntgenbehandling, må du informere legen din. Noen bivirkninger kan kreve spesifikk behandling.
Husk at behandling etter røntgenbehandling er individualisert og kan variere avhengig av tilstanden din og behandlingsplanen. Følg helsepersonellets anbefalinger for å sikre vellykket rekonvalesens og maksimere effektiviteten av behandlingen.
Liste over autoritative bøker og studier relatert til studiet av strålebehandling
- "Prinsipper og praksis for strålebehandling" - av Charles M. Washington (År: 2020)
- "Planlegging av strålebehandling" - av Gunilla C. Bentel (År: 2015)
- "Klinisk stråleonkologi" - av Leonard L. Gunderson, Joel E. Tepper (År: 2015)
- "Strålebehandling for kreft" - av Dr. Brian L. Ang (År: 2021)
- "Stråleterapifysikk" - av William R. Hendee (År: 2004)
- "Stråleonkologi: En spørsmålsbasert oversikt" - av Borislav Hristov (År: 2013)
- "Studieguide for strålebehandling: En stråleterapeuts anmeldelse" - av Amy Heath (År: 2020)
- "Effekter av strålebehandling: En evidensbasert veiledning for håndtering av toksisitet" - av Bridget F. Koontz, Robert E. Fitch, Andrzej Niemierko (År: 2016)
- "Stråleterapiens fysikk" - av Faiz M. Khan, John P. Gibbons (År: 2014)
- "Introduksjon til radiologisk vitenskap og pasientbehandling" - av Arlene M. Adler, Richard R. Carlton (År: 2021)
- "Fysikken i klinisk MR lært gjennom bilder" - av Val M. Runge, Wolfgang Nitz (År: 2017)
- "Radiobiologi for radiologen" - av Eric J. Hall, Amato J. Giaccia (År: 2018)
Litteratur
- Maria Makarova, Ortovoltsstrålebehandling i behandlingen av slitasjegikt, LAP Lambert Academic Publishing, 2014.
- Grunnleggende prinsipper for strålediagnostikk og -terapi. Nasjonal håndbok for strålediagnostikk og -terapi. Redigert av SK Ternovoy, GEOTAR-Media, 2013.

