Medisinsk ekspert av artikkelen
Nye publikasjoner
Dermatillomani
Sist anmeldt: 29.06.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
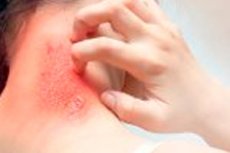
Dermatillomani, også kjent som trofisk hudriving eller eksfoliativ lidelse, er en psykisk lidelse der en person ubevisst eller bevisst gnir, klorer eller drar hud fra sin egen kropp. Denne handlingen kan føre til hudskader og til og med magesår og infeksjoner. Denne lidelsen tilhører en gruppe lidelser kjent som kroppsforstyrrelser (eller kroppsdysmorfisk lidelse), der en person er svært bekymret for kroppens utseende og fiksert på å finne og fjerne de minste "blemishes" på huden.
Personer som lider av dermatillomani kan føle intens angst, skam og svimmelhet knyttet til atferden sin. Denne lidelsen krever ofte profesjonell hjelp, som psykoterapi, for å hjelpe personen med å håndtere handlingene sine og takle de psykologiske aspektene ved lidelsen.
Behandlingen kan omfatte kognitiv atferdsterapi (CBT), medisiner og støtte fra psykisk helsepersonell.
Fører til dermatillomani
Årsakene til dermatillomani kan være flere og kan inkludere fysiologiske og psykologiske faktorer. Noen mulige årsaker inkluderer:
- Stress og angst: Dermatillomani kan være forbundet med økte nivåer av stress og angst. Aktiviteter som er rettet mot hudskader kan være en måte å lindre stress eller lindre engstelige følelser på.
- Perfeksjonisme: Personer som er utsatt for perfeksjonisme kan bekymre seg for de minste ufullkommenhetene i huden og føle et sterkt ønske om å fjerne dem.
- Vane: Dermatillomani kan bli en vane i likhet med annen tvangsmessig atferd. Gjentatt atferd kan bli mer alvorlig over tid.
- Genetiske faktorer: I noen tilfeller kan dermatillomani ha en genetisk predisposisjon hvis familiemedlemmer også har en historie med lignende problemer.
- Nevrokjemiske faktorer: Noen studier har knyttet dermatillomani til nevrokjemiske endringer i hjernen, inkludert endringer i nivåer av nevrotransmittere som serotonin.
- Selvsikkerhet: Personer med dermatillomani kan føle tilfredshet eller lettelse etter å ha klødd eller trukket i huden, selv om det forårsaker fysisk smerte.
- Selvtillit og kroppsbilde: Lav selvtillit og negative oppfatninger av ens egen kropp kan være assosiert med dermatillomani, ettersom folk kan føle seg bedre med seg selv når huden deres ser «bedre» ut.
- Traumatiske hendelser: Noen ganger kan dermatillomani være knyttet til tidligere traumatiske hendelser eller psykisk traume.
- Psykiatriske lidelser: Dermatillomani kan være ledsaget av andre psykiatriske lidelser som depresjon, angst eller forstyrrende kontrollforstyrrelser.
Symptomer dermatillomani
Symptomer på dermatillomani kan omfatte følgende:
- Overdreven kloring, skraping, draing, riving eller andre handlinger som har til hensikt å skade huden.
- Gjentatte og ukontrollerte forsøk på å fjerne de minste ufullkommenheter i huden, som kviser, arr, flassing eller urenheter.
- Avhengighet av handlingen å klore eller sparke, som kan lignes på avhengighet av narkotika eller alkohol.
- Bevisst eller ubevisst å utføre disse handlingene, selv i nærvær av fysisk eller psykisk smerte.
- Økt angst og stress forbundet med dermatillomani.
- Skade på huden, som kan føre til magesår, infeksjoner, arrdannelse og andre problemer.
- Tendensen til å skjule hudlesjoner fra andre på grunn av skam.
- Ingen tilfredsstillelse av å klore eller sparke, men snarere en følelse av lettelse etterpå.
- Virkningen av dermatillomani på dagliglivet, sosiale relasjoner og psykisk velvære.
Skjemaer
Dermatillomani kan ha forskjellige former og manifestasjoner avhengig av pasientens individuelle egenskaper. Følgende er noen av formene og manifestasjonene:
- Kløing i huden: Pasienten klør gjentatte ganger i huden med negler eller skarpe gjenstander. Dette kan føre til hudskader, skrubbsår og magesår.
- Hudavskrapning: Pasienten fjerner det øverste hudlaget ved å skrape det med negler eller andre skarpe gjenstander. Dette kan føre til dannelse av dype sår.
- Hudtrykk: Pasienten trykker eller gnir gjentatte ganger på huden i et forsøk på å «rense» den for innbilte defekter.
- Hårmanipulasjon: Noen personer med dermatillomani kan også manipulere håret ved å dra det ut, vri det rundt fingrene eller gnage på det.
- Suging eller tygging på huden: I sjeldne tilfeller kan dermatillomani manifestere seg ved å suge eller tygge på huden, noe som også kan forårsake skade.
- Bruk av verktøy: Noen bruker verktøy, som pinsett eller saks, for å utføre hudmanipulasjoner.
- Napping av kviser og hudormer: Personer med dermatillomani kan ukontrollert nappe av kviser, hudormer og andre hudutslett, noe som kan forverre tilstanden.
- Manipulering av slimhinner: I sjeldne tilfeller kan dermatillomani også involvere slimhinner som lepper eller innsiden av kinnene, suging eller kløing som kan forårsake lesjoner.
Diagnostikk dermatillomani
Diagnosen dermatillomani kan stilles av en psykiater eller en psykolog som spesialiserer seg på psykoterapi og psykiske lidelser. Følgende metoder og kriterier brukes ofte for å stille en diagnose:
- Klinisk vurdering: Klinikeren intervjuer pasienten for å identifisere kjennetegnene og symptomene på dermatillomani. Pasienten kan snakke om sine vaner med hudmanipulasjon og deres innvirkning på livet hans eller hennes.
- Diagnostiske kriterier: Diagnosen dermatillomani kan stilles basert på kriteriene som er etablert i Diagnostic and Statistical Manual of Mental Disorders (DSM-5). I følge disse kriteriene er dermatillomani en del av kategorien impulskontrollforstyrrelse.
- Utelukkelse av andre årsaker: Legen kan også utelukke andre fysiske eller psykiske årsaker som kan forklare pasientens symptomer.
- Anamnese: En gjennomgang av pasientens sykehistorie og sykehistorie er viktig, inkludert varigheten av symptomene og deres innvirkning på dagliglivet.
- Selvvurdering: Klinikeren kan bruke spesifikke spørreskjemaer og skalaer for å vurdere alvorlighetsgraden av dermatillomani og dens innvirkning på pasienten.
Diagnosen stilles vanligvis basert på klinisk presentasjon og oppfyllelse av DSM-5-kriteriene. Når en diagnose er stilt, kan pasienten henvises til behandling, som ofte inkluderer psykoterapi som kognitiv atferdsterapi (CBT) og i noen tilfeller medisinering.
Behandling dermatillomani
Behandling for dermatillomani innebærer vanligvis psykoterapi og, i noen tilfeller, medisinering. Her er noen av behandlingsmetodene:
- Kognitiv atferdsterapi (CBT): CPT er en av de mest effektive behandlingene for dermatillomani. I denne terapien lærer pasientene å gjenkjenne og kontrollere sine hudmanipulasjonsferdigheter, identifisere triggere og stressende situasjoner som kan provosere frem tilstanden, og utvikle mestringsstrategier og alternative atferdsresponser.
- Gruppestøtte: Deltakelse i gruppestøtteøkter kan være gunstig for pasienter med denne lidelsen. Å dele erfaringer med andre som lider av samme lidelse kan bidra til å redusere følelsen av isolasjon og gi ekstra støtte.
- Medisinering: I noen tilfeller der dermatillomani er assosiert med samtidig forekommende psykiatriske lidelser, kan en lege foreskrive medisiner som antidepressiva eller medisiner for å redusere angst.
- Selvhjelp: Pasienter kan også bruke ulike selvhjelpsteknikker som mindfulness (meditasjon og avslapning) for å håndtere stress og angst, noe som kan redusere lysten til å manipulere huden.
- Overholdelse av hudpleierutine: Det er viktig at pasienter er spesielt oppmerksomme på hudpleie på skadestedene for å unngå infeksjoner og fremskynde helbredelsesprosessen.
Behandlingen bør tilpasses hver pasient.
Forebygging
Forebygging av dermatillomani kan omfatte følgende tiltak:
- Psykologisk støtte: Hvis du har en predisposisjon for dermatillomani eller legger merke til de første tegnene på lidelsen, er det viktig å oppsøke en psykolog eller psykiater for rådgivning. Å oppsøke en profesjonell tidlig kan bidra til å forhindre at sykdommen utvikler seg.
- Selvkontroll: Prøv å være bevisst på øyeblikkene når du begynner å manipulere huden din eller nappe håret. Prøv å utvikle mestringsstrategier for å håndtere stress eller alternative måter å slappe av på for å erstatte destruktiv atferd.
- Stressreduksjonsteknikker: Lær og praktiser stressreduksjonsteknikker som meditasjon, yoga, dyp pusting og avslapning. Disse teknikkene kan hjelpe deg med å håndtere emosjonell spenning bedre.
- Trening: Regelmessig fysisk aktivitet kan bidra til å redusere stress og angst, noe som kan være nyttig for å forebygge denne tilstanden.
- Støtte fra andre: Snakk om smerte og angst med nære venner og familie. De kan gi støtte og forståelse, noe som kan redusere følelsen av isolasjon.
- Hudpleie: Riktig hud- og hårpleie og minimering av irritanter (som sterke kjemikalier) kan bidra til å forhindre irritasjon og rødhet som kan utløse tilstanden.
- Unngå å være alene: Prøv å ikke være alene med deg selv i situasjoner der du føler at du kan begynne å manipulere huden eller håret ditt. Sosialisering med andre kan distrahere deg fra slike handlinger.
Prognose
Prognosen kan variere avhengig av en rekke faktorer, inkludert alvorlighetsgraden av lidelsen, varigheten av lidelsen, tilgjengeligheten av behandling og pasientens motivasjon til å følge spesialistens anbefalinger. Det er viktig å merke seg at denne lidelsen, i likhet med andre kroppsdysmorfiske lidelser, kan være en kronisk tilstand, men med riktig hjelp og støtte kan de fleste forbedre tilstanden sin og lære å kontrollere symptomene sine.
Prognosen kan være som følger:
- Fullstendig bedring: Noen pasienter klarer å overvinne dermatillomani fullstendig gjennom psykoterapi, medisiner og selvkontroll.
- Delvis forbedring: For andre pasienter oppnås delvis forbedring med en reduksjon i hyppigheten og intensiteten av hud- eller hårmanipulasjon.
- Kronisk: Hos noen kan sykdommen være kronisk, og de kan fortsette å oppleve tilbakefall selv med behandling. Men selv i dette tilfellet er det mulig å håndtere symptomer og forbedre livskvaliteten gjennom behandling og støtte.
Det er viktig å oppsøke en terapeut regelmessig for å overvåke behandlingsfremdriften og følge spesialistens anbefalinger og forskrifter. Jo tidligere behandling og støtte starter, desto bedre er prognosen og desto bedre er sjansene for bedring av dermatillomani.
Litteratur brukt
Neznanov, Aleksandrovsky, Abritalin: Psykiatri. Nasjonal manual. GEOTAR-Media, 2022.

