Medisinsk ekspert av artikkelen
Nye publikasjoner
Hjernehydrocele hos nyfødte: symptomer, behandling
Sist anmeldt: 04.07.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
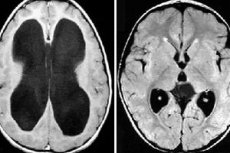
Økte nivåer av cerebrospinalvæske i hjernehinnene er hydrocele. La oss se på egenskapene til denne patologien hos barn, årsaker, symptomer, behandling.
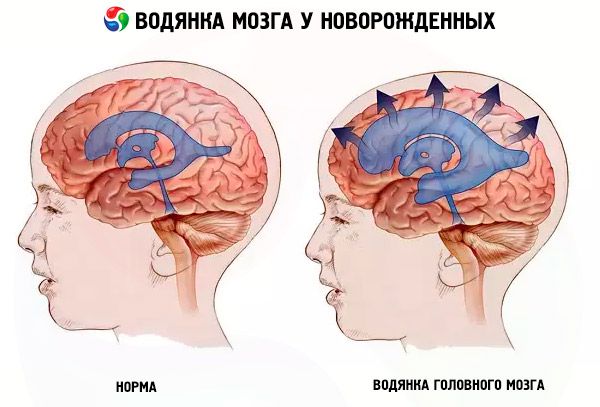
Hydrocephalus hos nyfødte er en sykdom som oftest utvikler seg i livmoren. Store mengder cerebrospinalvæske fyller mellomrommene mellom hjernehinnene og trenger inn i hjernens ventrikler. Sykdommen er forbundet med sykdommer moren har pådratt seg under graviditeten. En annen årsak er fødselsskader, slag, svulster.
Nevrologiske sykdommer er differensiert etter lokaliseringens art:
- Ekstern - cerebrospinalvæske samler seg rundt hjernen ved bunnen av hodeskallen. Ledsaget av utvidelse av beinene.
- Internt - væske samler seg i hjernens ventrikler. Forårsaker ikke endringer i størrelsen på babyens hode.
- Blandet - akkumulering av cerebrospinalvæske observeres både rundt hjernen og inne i ventriklene.
Normalt sett vasker cerebrospinalvæsken hjernen konstant. Dette stoffet sirkulerer konstant. Det leverer næringsstoffer fra blodårene til vev og beskytter mot skade. Det påvirker respirasjons- og blodsirkulasjonsprosessene, og opprettholder et normalt miljø rundt hjernen. Hvis cerebrospinalvæsken stagnerer, samler seg under hjernehinnene eller i ventriklene, fører dette til hydrocephalus.
Epidemiologi
Medisinsk statistikk viser at hver 500. nyfødte lider av hydrocephalus.
- Utviklingen av sykdommen hos fosteret er i 80 % av tilfellene assosiert med intrauterine infeksjoner, i 20 % er dette misdannelser i nervesystemet eller genetiske lidelser.
- Hos nyfødte er hydrocephalus oftest assosiert med utviklingsdefekter i hjernen eller ryggmargen, hos 20 % med fødselsskader, og minst ofte med svulster eller utviklingsdefekter i karene som forsyner hjernen.
- Hos barn over 1 år utvikler VGM seg oftest på grunn av tumorprosesser, blødninger, som følge av inflammatorisk skade på hjernen eller dens membraner, etter skader, og minst ofte på grunn av arvelige problemer.
Statistiske data forenkler prosessen med å diagnostisere sykdommen betraktelig og gjør det mulig å iverksette forebyggende tiltak for å forhindre den.
Fører til cerebral hydrocele hos nyfødte
Hydrocephalus er en ganske hyppig diagnostisert patologi hos barn. Årsakene til hydrocephalus hos nyfødte kan være assosiert med medfødte, det vil si intrauterine og ervervede faktorer.
Blant de smittsomme årsakene til VMG skilles følgende:
- Herpesvirus type 1 eller 2.
- Toksoplasmose.
- Cytomegalovirus.
- Nevrosyfilis.
- Røde hunder.
- Epidemiske kusma.
- Virus og bakterier som forårsaker hjernehinnebetennelse og meningoencefalitt.
Medfødte defekter som forårsaker sykdom:
- Araknoide cyster.
- Anomalier i hjerneårene.
- Innsnevring av kanalen som forbinder hjernens ventrikler.
- Medfødt underutvikling av åpningene gjennom hvilke cerebrospinalvæsken strømmer fra kanalen inn i subaraknoidalrommet.
- Arnold-Chiari syndrom er en lidelse der volumet av den bakre skallegropen ikke samsvarer med strukturene som er inni den. Dette fører til at de synker ned i occipital foramen, hvor hjernen går over i ryggmargen og oblongata. En slik forskyvning er farlig fordi den krenker hjernestrukturene. Dette kan føre til forstyrrelser i vasomotoriske og respiratoriske sentre, og til og med til døden.
- Dandy-Walker syndrom er en unormal utvikling av cerebrospinalvæskerommene og lillehjernen.
Onkologiske årsaker:
- Hjernekreft
- Tumorlesjoner i hjerneventriklene.
- Papillomer.
- Ryggmargssvulster som begrenser sirkulasjonen eller absorpsjonen av cerebrospinalvæske.
- Svulster i hodeskallene.
- Meningeomer i choroid plexus.
Sykdommen kan oppstå på grunn av kranio-cerebralt traume som ble påført under fødselen. Når man identifiserer årsaken til lidelsen, tas det hensyn til forløpet og lokaliseringen.
Risikofaktorer
Økte nivåer av cerebrospinalvæske i mellomrommene mellom hjernehinnene, eller i selve hjernens ventrikler, forekommer av en rekke årsaker.
De viktigste risikofaktorene for fødsel av et barn med hydrocele er:
- Smittsomme sykdommer som en kvinne lider av under graviditet.
- Sykdommer i mors nervesystem som overføres til fosteret.
- Bruk av narkotika og alkohol, røyking.
- Genetiske lidelser hos begge foreldrene.
- Babyen ble født før 35 ukers svangerskap.
- Barnets vekt er mindre enn 1500 g.
- Moren i fødsel har et smalt bekken, noe som gjør fødselen vanskelig.
- Under fødselsprosessen ble det brukt vakuum, tang eller manuelle teknikker for å hjelpe den nyfødte.
- Under fødselen var det kvelning eller hypoksi hos fosteret.
- Babyen ble født med intrauterine patologier i indre organer.
Risikoen for å utvikle hydrocephalus i prenatalperioden er forbundet med følgende faktorer:
- Rhesuskonflikt mellom mor og foster (immun vattersot).
- Graviditet mot bakgrunn av alvorlige former for diabetes mellitus, anemi eller gestose.
- Kardiovaskulære patologier eller blodsykdommer hos fosteret.
- Forstyrrelser i metabolske prosesser hos fosteret.
- Misdannelser i morkaken og lesjoner i navlestrengen.
Faktorene ovenfor utgjør en høy risiko for at babyen dør i livmoren. Derfor bør den gravide kvinnen være under nøye medisinsk oppsyn.
Risikofaktorer for hydrocephalus i barselperioden:
- Fødselsskader og for tidlig fødsel.
- Kromosomale abnormaliteter.
- Svulster i ryggmargen og hjernen.
- Meningitt, encefalitt.
Når man kjenner til de viktigste risikofaktorene for sykdommen, bør den gravide kvinnen og legene gjøre alt for å forhindre dens utvikling. Men i noen tilfeller er det umulig å fastslå den sanne årsaken til sykdommen og faktorene som førte til dens utvikling.
Patogenesen
En kompleks nevrologisk sykdom der balansen mellom absorpsjon og produksjon av cerebrospinalvæske forstyrres, har en spesifikk opprinnelsesmekanisme. Patogenesen er knyttet til hjernens særegenheter og cerebrospinalvæskens funksjoner.
Hjernen er altså en blodforsynt struktur med flere hulrom, dvs. ventrikler. Ventriklene er foret med kar som er ansvarlige for dannelsen av cerebrospinalvæske. Alle hulrommene kommuniserer med hverandre, og væsken sirkulerer mellom dem. Cerebrospinalvæsken vasker også ryggmargen. Deretter kommer den inn i de venøse bihulene i kraniehulen. Absorpsjonen av cerebrospinalvæske avhenger av trykkforskjellen. I bihulene bør trykket være lavere enn det intrakranielle trykket.
Væske dannes konstant. Hos nyfødte syntetiseres den i et volum på 40 til 150 ml per dag. Væsken består av leukocytter, lymfocytter, protein, elektrolytter og andre stoffer.
Cerebrospinalvæsken utfører følgende funksjoner:
- Beskytter hjernen mot skader fordi den er en ukomprimerbar væske.
- Opprettholder balanse med vann-elektrolytt-sammensetningen i sirkulasjonssystemet.
- På grunn av oscillerende bevegelser påvirker det det autonome nervesystemet.
- Fjerner noen stoffer fra deler av sentralnervesystemet.
- Opprettholder det intrakranielle trykket på et konstant nivå.
Forstyrrelser i disse funksjonene fører til en forstyrrelse i dannelsen og absorpsjonen av cerebrospinalvæske. Det er mulig at væskestrømmen kan endres langs baner som ikke er beregnet for dette. Dette fører til utvikling av hydrocephalus. Avhengig av alvorlighetsgraden av lidelsen og trykket i kraniehulen, kan man observere ulik alvorlighetsgrad av forløpet av VGM og tilhørende symptomer.
 [ 16 ]
[ 16 ]
Symptomer cerebral hydrocele hos nyfødte
Økt innhold av cerebrospinalvæske mellom hjernehinnene, eller i selve hjernens ventrikler, har ulike symptomer. Tegnene på lidelsen avhenger helt av forløpet:
- Akutt – intrakranielt trykk øker raskt, tilstanden forverres kraftig (mindre enn 3 dager).
- Subakutt – den patologiske prosessen utvikler seg over 3–6 måneder og fører til alvorlig skade på hjernestrukturer.
- Kronisk – det nevrologiske problemet utvikler seg ekstremt sakte og har økende symptomer. Denne formen finnes oftest ved åpen hydrocephalus.
Symptomer på hydrocephalus hos nyfødte avhenger også av årsaken. Vanligvis diagnostiseres hydrocephalus ved følgende tegn:
- Redusert muskeltonus.
- Hyppige muskelkramper og spenninger.
- Akselerert vekst og forstørrelse av kraniet.
- Størrelsen på babyens hode samsvarer ikke med kroppens proporsjoner og avviker fra normale verdier.
- Hyppig kasting av hodet bakover.
- Fontanellen er forstørret i størrelse, og den fremre delen er kraftig presset fremover.
- Solnedgangssyndrom (øyeeplene er forskjøvet nedover), strabismus.
- Spontan øyebevegelse.
- Tremor i lemmer og hake.
- Dårlig vektøkning og forsinket psykomotorisk utvikling.
- Hyppig oppstøt.
- Angst, dårlig søvn, hyppig gråt.
- Mangel på reaksjon på det som skjer rundt.
Økt intrakranielt trykk hos et spedbarn forårsaker alvorlig hodepine. I slike øyeblikk kan barnet legge hendene til hodet. Slike tegn bør ikke ignoreres. For å oppdage sykdommen før babyen blir født, utføres rutinemessige ultralydundersøkelser, og blodprøvetaking fra navlestrengen eller fostervannsprøve er også mulig.
Det kliniske bildet av hydrocephalus hos barn etter ett år suppleres av følgende patologiske symptomer:
- Anfall av kvalme og oppkast om morgenen og kvelden.
- Epileptiske anfall med bevissthetstap.
- Muskelhypertonisitet.
- Ansiktet og pannen er dekket av et venøst nettverk.
- Urininkontinens.
- Nedsatt koordinasjon av bevegelser.
- Fontanellen lukker seg ikke, øker i størrelse og hovner opp.
- Synsskarpheten svekkes, noe som kan føre til blindhet.
- Tendens til fedme.
Etter hvert som sykdommen utvikler seg, blir mentale og fysiske svekkelser mer merkbare. Alle symptomene ovenfor kan forekomme ikke bare ved VGM, men også ved andre patologier. Et lignende symptomkompleks observeres ved misdannelser i hjernen og ulike neoplasmer. Det er svært viktig å identifisere lidelsen i tidlige stadier og starte behandlingen så raskt som mulig.
Første tegn
En kompleks nevrologisk sykdom har sine egne karakteristiske tidlige tegn. Hydrocephalus hos nyfødte kan gjenkjennes ved følgende symptomer:
- Akselerert vekst av hodeomkretsen, som ikke samsvarer med normale verdier. Dette skyldes hjernens vekst, som skyver fra hverandre bein og sutur i hodeskallen fra innsiden, som ennå ikke har grodd.
- Økning i størrelse og sterk spenning av fontanellen. Normalt forsvinner fontanellen i løpet av det første leveåret, men ved lidelse kan den være merkbar opptil 2-3 år.
- Buling og uforholdsmessig forstørrelse av pannen.
- Ufrivillige oscillerende bevegelser i øynene, strabismus, nystagmus.
- Edderkoppårer i ansiktet.
- Krampetrekninger, økt muskeltonus i lemmene.
I tillegg har den nyfødte langsom psykomotorisk utvikling. Han kaster ofte hodet bakover, kan ikke holde det oppe, sitte eller stå oppreist. Babyen gråter ofte og er lunefull uten noen åpenbar grunn. Periodisk berøring av hodet indikerer alvorlig hodepine.
 [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ]
[ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ]
Ekstern hydrocephalus hos nyfødte
En nevrologisk patologi der visse forstyrrelser oppstår i ventrikkelsystemet og i rommet under hjernehinnene er ekstern hydrocephalus. Hos nyfødte og eldre barn er denne sykdommen assosiert med økt dannelse av cerebrospinalvæske eller nedsatt utstrømning.
Ekstern hydrocephalus er ekstremt sjelden. Den kjennetegnes av lokalisering av overflødig cerebrospinalvæske i subaraknoidalrommet. Samtidig er cerebrospinalvæsken i ventriklene og hjernens rom normal. I de fleste tilfeller dannes ekstern hydrocephalus med atrofi av hjernen.
Ekstern hydrocele kan være medfødt og ervervet; det finnes også åpne, lukkede og ex vacuo-former.
- Åpen form – utvikler seg på grunn av en forstyrrelse i produksjonen og absorpsjonen av cerebrospinalvæske. Cerebrospinalvæskerommene kommuniserer normalt med hverandre.
- Lukket – kjennetegnet ved separasjon av cerebrospinalvæskeførende rom på forskjellige nivåer.
- Ex vacuo – er en konsekvens av reduksjonen av hjerneparenkym på grunn av atrofi eller ulike patologier i nervesystemet. Det kan ha et progressivt, stabiliserende og regressivt forløp.
Den eksterne formen for hydrocephalus kan være forårsaket av følgende årsaker: kraniocerebralt traume, patologier i utviklingen av sentralnervesystemet, forstyrrelser i livmorhvirvelen, sykdommer i hjernen eller dens membraner, endringer i hjernekarenes funksjon.
Symptomer på sykdommen manifesteres av en kraftig økning i hodevolumet på 50 %. Mot denne bakgrunnen divergerer beinsømmene, fontanellen og hudvenene hovner opp. Det farligste er det moderate forløpet av lidelsen. Dette skyldes fraværet av åpenbare symptomer i flere år. Men så kommer øyeblikket da babyens tilstand forverres kraftig på grunn av et brudd på hjernesirkulasjonen.
MR, CT, ultralyd, røntgenundersøkelser og diverse tester brukes til å diagnostisere sykdommen. Behandlingen kan enten være medikamentell, dvs. konservativ, eller kirurgisk.
Komplikasjoner og konsekvenser
Hydrocephalus hos nyfødte er en alvorlig sykdom som krever obligatorisk behandling. Konsekvensene og komplikasjonene av patologien manifesteres av ulike symptomer og avhenger av pasientens alder:
- Nyfødte – økt opphisselse, søvnforstyrrelser, utviklingsforsinkelser, mentale abnormiteter.
- Førskolealder – taleproblemer, hørsels- og synshemming, aggresjon, hysteriske anfall, forsinket psykomotorisk utvikling, strabismus, stamming.
- Skolealder – ulike grader av svekkelse, personlighetsforstyrrelser, dårlig hukommelse, nevropatiske lidelser, hyppig hodepine, epileptiske anfall, psykoemosjonelle lidelser.
Hydrocephalus kan føre til funksjonshemming. Forsinket motorisk utvikling, cerebral parese og anfall indikerer fysisk funksjonshemming.
Konsekvensene og komplikasjonene ved VGM avhenger også av behandlingsmetodene. Etter operasjonen kan det dannes hematomer, pseudocyster, epileptiske anfall av varierende alvorlighetsgrad og shuntdysfunksjon. Dødelig utgang er også mulig hvis lidelsen tar et ondartet forløp eller diagnostiseres for sent.
 [ 29 ]
[ 29 ]
Diagnostikk cerebral hydrocele hos nyfødte
Moderne diagnostikk av hydrocephalus hos nyfødte er av største betydning for behandling og videre rekonvalesens av babyen. Medisinen har utviklet mange metoder som er effektive for å identifisere hydrocephalus. La oss se på de viktigste:
- Nevrosonografi er en ultralydundersøkelse av hjernen gjennom fontanellen. Prosedyren er helt smertefri og trygg. Den er en del av komplekset med obligatoriske undersøkelser for nyfødte i de første månedene av livet. Den avdekker ulike patologier i de tidligste stadiene.
- MR, CT og elektroencefalografi gir mer detaljert informasjon om tilstanden til hjernestrukturene. Begge metodene utføres under generell anestesi.
- Oftalmoskopi er en undersøkelse av fundus i babyens øye. Hvis synsskivene er hovne, indikerer dette økt intrakranielt trykk, som kan være et symptom på hydrocele.
- Lumbalpunksjon – utføres for å oppdage infeksjoner og for å vurdere mengden trykk fra cerebrospinalvæsken på hjernen.
- Kraniografi – bestemmer størrelsen på den nyfødtes hode og avdekker suturdivergens. Hvis hodet vokser mer enn 1,5 cm per måned, indikerer dette hydrocephalus.
For å stille en endelig diagnose tas ikke bare resultatene av diagnostikken i betraktning, men også tilstedeværelsen av sykdomssymptomer. Basert på dataene som er innhentet, lager legen en behandlingsplan. Jo tidligere behandlingen startes, desto bedre er prognosen for bedring.
 [ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ]
[ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ]
Tester
Laboratoriediagnostikk av økt akkumulering av cerebrospinalvæske i hjernens cerebrospinalvæskesystem er nødvendig både for diagnose og for å overvåke effektiviteten av behandlingen. Tester for mistanke om hydrocele hos nyfødte består av:
- Generell og biokjemisk blodanalyse.
- Generell urinanalyse.
- Alaninaminotransferase.
- Analyse av avføring for dysbakteriose og okkult blod.
- Analyse for intrauterine infeksjoner.
- Liquorodynamiske tester.
Morfologiske symptomer på sykdommen avhenger helt av årsaken som provoserte den og av varigheten av økt intrakranielt trykk. Resultatene av laboratoriediagnostikk tas i betraktning når man utarbeider en behandlingsplan.
 [ 35 ], [ 36 ], [ 37 ], [ 38 ]
[ 35 ], [ 36 ], [ 37 ], [ 38 ]
Instrumentell diagnostikk
Vanskeligheten med å identifisere hydrocele hos nyfødte er at barn ennå ikke har evnen til å snakke om smerte og andre kjennetegn ved sykdommen.
Hos nyfødte utføres diagnostikk ved hjelp av følgende instrumentelle metoder:
- Ultralydundersøkelse er en undersøkelse av hjernens tilstand gjennom fontanellen.
- Lumbalpunksjon.
- Magnetisk resonans og computertomografi.
- Nevrosonografi.
- Radiografi.
- Oftalmoskopi.
Instrumentell diagnostikk gjør det mulig å oppdage tegn på lidelse allerede under fosterets intrauterine utvikling. For dette formålet utføres en analyse av fostervann og navlestrengen til fosteret.
Hva trenger å undersøke?
Hvordan undersøke?
Differensiell diagnose
Diagnosen hydrocephalus forårsaker som regel ingen vanskeligheter. Hydrocephalus skiller seg fra sykdommer som har lignende symptomer, men som ikke er forbundet med unormal absorpsjon av cerebrospinalvæske:
- Atrofi (hydrocephalus ex vacuo) – med denne patologien er det ingen forstyrrelser i cerebrospinalvæskens dynamikk, og det er ikke noe tap av hjernemateriale.
- Utviklingspatologier der ventriklene er forstørrede inkluderer agenesi av corpus callosum og septo-optisk dysplasi.
Differensialdiagnostikk utføres ved familietilfeller av megalocephali og storhodethet. I tillegg til standardundersøkelser rettes spesiell oppmerksomhet mot radiografi og diafanoskopi (avslører en økning i luminescenssonen).
Hvem skal kontakte?
Behandling cerebral hydrocele hos nyfødte
Det finnes flere metoder for å eliminere intrakraniell patologi assosiert med unormal produksjon av cerebrospinalvæske. Behandling av hydrocephalus hos nyfødte kan være både konservativ og kirurgisk. For å sikre en god prognose utvikler en nevrolog i et team med en nevrokirurg en behandlingsplan.
- Medikamentell behandling av hydrocephalus
For å normalisere intrakranielt trykk er det nødvendig å redusere produksjonen av cerebrospinalvæske eller fremskynde prosessen med å fjerne den. For dette formålet brukes legemidler som blokkerer enzymene som er ansvarlige for utskillelsen av cerebrospinalvæske og øker vannlatingsvolumet. Slike legemidler tas samtidig med kaliumpreparater, siden dette stoffet vaskes ut av kroppen.
Spesiell oppmerksomhet rettes mot diuretika, som også bidrar til å fjerne overflødig væske. I tillegg brukes medisiner for å forbedre funksjonen til nevroner med økt intrakranielt trykk. Hvis det ikke er noen forbedring i pasientens tilstand innen 2-3 måneder etter starten av konservativ behandling, tyr man til kirurgisk inngrep.
- Kirurgisk behandling av dropsy
I de fleste tilfeller er kirurgi den eneste måten å stoppe patologiens progresjon, normalisere intrakranielt trykk og redde hjernen. Metoden for kirurgisk inngrep avhenger av formen og stadiet av hydrocephalus.
Hvis patologien har en lukket form, indikerer dette en hindring (svulst, cyste, aneurisme i karet, hematom) som hindrer cerebrospinalvæsken i å sirkulere normalt. Operasjonen er rettet mot å eliminere den. Hvis svulstneoplasmer har vokst inn i hjernen eller de ikke har klare grenser, er kirurgisk behandling rettet mot å skape en vei for fjerning av cerebrospinalvæsken. For dette utføres bypass.
Ved åpen hydrocephalus, dvs. når væsken ikke absorberes der den er nødvendig, utføres shunting: ventrikuloperitoneal, ventrikuloatrial, lumboperitoneal. Intervensjoner som tar sikte på å normalisere absorpsjonen av cerebrospinalvæske kan også utføres, for eksempel disseksjon av araknoideadhesjoner. Når syntesen av cerebrospinalvæske øker, utføres operasjoner for å stoppe denne prosessen. Dette kan være installasjon av klemmer på ventriklenes vaskulære plexus eller koagulering av disse strukturene.
Behandlingsmetoden bestemmes av legen, individuelt for hver pasient. For dette formålet utføres et sett med ulike diagnostiske tiltak, som bestemmer sykdommens type og alvorlighetsgrad.
Medisiner
Konservativ behandling av hydrocephalus hos en nyfødt utføres for å lindre smertefulle symptomer og forhindre komplikasjoner av den patologiske tilstanden. Medisiner foreskrives også for å eliminere konsekvensene av sykdommen, for eksempel epilepsi eller oligofreni. Før legen foreskriver noen medisiner, foretar legen en grundig diagnose av babyens tilstand.
Følgende medisiner kan brukes til å behandle en nyfødt:
- Veroshpiron er en antagonist av hormonet som produseres av binyrebarken. Det har en uttalt vanndrivende effekt. Det påvirker ikke nyresirkulasjonen og nyretubulifunksjonen. Det forårsaker ikke syre-base-ubalanse. Det er tilgjengelig i tablettform.
- Indikasjoner for bruk: hevelse forårsaket av kardiovaskulær svikt, sykdommer med væskeansamling i bukhulen, nedsatt bevegelighet i lemmene på grunn av forsinket frigjøring av kaliumioner fra kroppen.
- Administrasjonsmåte og dosering velges av den behandlende legen individuelt for hver pasient. Som regel tas legemidlet 50 mg 3 ganger daglig.
- Bivirkninger: svimmelhet, økt døsighet, hyperkalemi, hyponatremi, allergiske hudreaksjoner.
- Kontraindikasjoner: alvorlig nyresvikt, hyperkalemi, første trimester av svangerskapet.
- Mexiprim er en antioksidant med en hemmende effekt på frie radikalreaksjoner. Den har membranbeskyttende aktivitet. Reduserer risikoen for hypoksi og oksidativt stress, har nootropiske egenskaper. Påvirker prosesser i hjerneceller, har en antikonvulsiv, angstdempende effekt. Tilgjengelig i form av tabletter og injeksjonsvæske.
- Indikasjoner for bruk avhenger av legemidlets frigjøringsform. Tabletter er foreskrevet for kognitive forstyrrelser, vegetativ-vaskulær dystoni, alkoholabstinenser, angsttilstander mot bakgrunn av nevroser. Injeksjoner er indisert for akutte cerebrale sirkulasjonsforstyrrelser, nevroksirkulerende dystoni, kognitive forstyrrelser mot bakgrunn av aterosklerose, dyscirculatorisk encefalopati og akutte purulent-inflammatoriske patologier i bukhulen.
- Administrasjonsmåte: Tablettene tas oralt, en enkeltdose er 250–400 mg, maksimal daglig dose er 800 mg. Behandlingsforløpet bestemmes av den behandlende legen. Injeksjonsløsningen brukes til intramuskulær og intravenøs administrering. Startdosen er 50–450 mg med gradvis økning til ønsket terapeutisk effekt er oppnådd.
- Bivirkninger: kvalme, døsighet, nedsatt koordinasjon av bevegelser, hodepine, allergiske reaksjoner, munntørrhet, økt angst, hypotensjon, hypertensjon, emosjonell reaktivitet.
- Kontraindikasjoner: akutt leverdysfunksjon, amming, intoleranse mot legemidlets aktive komponenter, graviditet, alvorlig nyresvikt.
- Overdosering forårsaker økt døsighet, som forsvinner av seg selv etter at man slutter å bruke medisinen.
- Mannitol er et osmotisk vanndrivende middel. Det reduserer intraokulært og intrakranielt trykk, og akselererer prosessen med utskillelse av vann og natrium via nyrene. Det påvirker ikke nivået av kaliumioner i blodplasmaet. Det er tilgjengelig som en infusjonsløsning.
- Indikasjoner for bruk: hjerneødem, økt intraokulært og/eller intrakranielt trykk, oliguri, akselerert diurese. Legemidlet brukes ved komplikasjoner forbundet med injeksjon av inkompatibelt blod, samt for å forhindre nyreiskemi, hemoglobinemi og hemolyse under kirurgiske inngrep med ekstrakorporal sirkulasjon.
- Administrasjonsmåte: Legemidlet brukes parenteralt. Løsningen administreres som infusjonsdrypp eller sakte med stråle. Doseringen beregnes til 500–1000 mg/kg av pasientens kroppsvekt. Behandlingsvarigheten avhenger av resultatene av behandlingen de første dagene med legemidlet.
- Bivirkninger: ulike dyspeptiske fenomener, tørrhet i munnslimhinnen, kvalme, oppkast, arteriell hypotensjon, takykardi, elektrolyttforstyrrelser, allergiske hudreaksjoner.
- Kontraindikasjoner: individuell overfølsomhet for stoffets komponenter, alvorlige former for nyreskade, kronisk hjertesvikt, vann-elektrolytt ubalanse, graviditet og amming.
- Overdosering oppstår når høye doser av legemidlet brukes og når det administreres for raskt. Det manifesterer seg som økt intraokulært og intrakranielt trykk, økt ekstracellulær væske og forstyrrelser i vann-elektrolyttbalansen.
- Diacarb er et saluretikum som forårsaker diurese ved å fjerne visse elektrolytter uten å forstyrre elektrolyttbalansen i kroppen. Det er tilgjengelig i tablettform.
- Indikasjoner for bruk: natrium- og væskeretensjon i kroppen. Ødem på grunn av sirkulasjonssvikt, levercirrose og nyresvikt, pulmonalt-hjertesyndrom. Ødem forårsaket av glaukom, økt intrakranielt eller intraokulært trykk, tetani, epilepsi, gikt.
- Administrasjonsmåte: Legemidlet tas oralt med 125–250 mg 1–2 ganger daglig i 2 dager. Behandlingsvarigheten bør ikke overstige 5 dager.
- Bivirkninger: døsighet, økt tretthet, hodepine, desorientering, leukopeni, hemolytisk anemi. Overdosering manifesterer seg av de samme bivirkningene. Symptomatisk behandling er indisert for å eliminere dem.
- Kontraindikasjoner: acidose, Addisons sykdom, hypokloremi, hypokloruri, hypokalemi, diabetes. Skal ikke brukes under graviditet og samtidig med ammoniumklorid, som kan forårsake acidose.
- Vasobral er et kombinasjonslegemiddel. Inneholder azobral dihydroergokryptin, et dihydratisert derivat av ergot som blokkerer alfa1- og alfa2-adrenerge reseptorer i glatte muskelceller og blodplater. Stimulerer dopaminerge og serotonerge reseptorer i sentralnervesystemet. Reduserer blodplate- og røde blodlegemers aggregering. Reduserer vaskulær permeabilitet, forbedrer blodsirkulasjonen og metabolismen i hjernen. Øker hjernevevets motstand mot hypoksi. Tilgjengelig som løsning og tabletter for oral administrasjon.
- Indikasjoner for bruk: cerebrovaskulær insuffisiens, cerebrovaskulære hendelser, redusert mental aktivitet, hukommelsessvekkelse, redusert oppmerksomhet, orienteringsforstyrrelser, migrene, cochleovestibulære lidelser av iskemisk opprinnelse, retinopati, Raynauds sykdom, kronisk venøs insuffisiens. Legemidlet er ikke foreskrevet ved overfølsomhet for komponentene.
- Bruksanvisning: 1–2 kapsler eller 2–4 ml 2 ganger daglig. Behandlingsvarigheten bestemmes av behandlende lege.
- Bivirkninger: kvalme, epigastrisk smerte, allergiske hudreaksjoner, arteriell hypotensjon, besvimelse.
- Asparkam er en kilde til kalium og magnesium. Det brukes til å gjenopprette elektrolyttbalansen. Det regulerer metabolske prosesser og har antiarytmiske egenskaper. Det fremmer penetrasjonen av kalium og magnesium inn i det intracellulære rommet og stimulerer intercellulær fosfatsyntese. Det er tilgjengelig i ampuller med en infusjonsløsning.
- Indikasjoner for bruk: hypokalemi, hypomagnesemi, kronisk sirkulasjonssvikt, iskemisk hjertesykdom, hjerterytmeforstyrrelser, intoleranse eller toksiske effekter av digitalispreparater, ventrikulær ekstrasystol, paroksysmer av atrieflimmer.
- Administrasjonsmåte: Legemidlet administreres intravenøst via drypp eller intravenøst via stråle. Dosering og behandlingsvarighet avhenger av sykdommens alvorlighetsgrad, pasientens alder og den behandlende legens anvisninger.
- Bivirkninger: kvalme, oppkast, diaré, sårdannelse i mage-tarmslimhinnen, flatulens, venøs trombose, svimmelhet, økt svette, parestesi, bradykardi, allergiske hudreaksjoner.
- Overdose manifesterer seg som hyperkalemi. For å eliminere dette er intravenøs administrering av NaCl-løsning eller 300-500 ml 5 % dekstroseløsning (med 10-20 U insulin per 1 l) indisert. Om nødvendig er hemodialyse og peritonealdialyse mulig.
- Kontraindikasjoner: alvorlige former for myasteni, hyperkalemi, nyresvikt, nedsatt atrioventrikulær ledning.
- Actovegin – aktiverer cellulær metabolisme ved å øke transporten og akkumuleringen av glukose og oksygen. Forbedrer blodtilførselen. Den har flere former for frigjøring: dragee forte, injeksjons- og infusjonsløsning, krem, salve og øyegel.
- Indikasjoner for bruk: cerebral sirkulasjonssvikt, iskemisk hjerneslag, perifere sirkulasjonsforstyrrelser, trofiske lidelser, magesår og liggesår, brannskader, forebygging og behandling av stråleskader. Legemidlet er effektivt ved skade på hornhinnen og senehinnene. Administrasjonsmåte og dosering avhenger av sykdommens alvorlighetsgrad og pasientens alder.
- Bivirkninger: allergiske hudreaksjoner, økt svette, feber, kløe og svie på påførings- eller injeksjonsstedet for legemidlet.
- Kontraindikasjoner: overfølsomhet for stoffets komponenter, graviditet og amming.
- Cavinton - utvider blodårene i hjernen, forbedrer blodstrømmen og oksygentilførselen til hjernen. Reduserer blodplateaggregering, forbedrer metabolismen av noradrenalin og serotonin i hjernevevet, reduserer patologisk økt blodviskositet. Tilgjengelig som en 2 % løsning i ampuller og tabletter til oral administrasjon.
- Indikasjoner for bruk: nevrologiske og psykiske lidelser forårsaket av cerebrale sirkulasjonsforstyrrelser, hypertensjon, vasovegetative symptomer, hukommelsesforstyrrelser, taleforstyrrelser, svimmelhet. Legemidlet brukes i oftalmologisk praksis og ved hørselstap.
- Administrasjonsmåte: 1–2 tabletter 3 ganger daglig over lengre tid. Forbedring observeres etter 1–2 uker med regelmessig bruk av legemidlet. Intravenøs administrering er indisert for nevrologiske forstyrrelser i hjernesirkulasjonen. Startdosen er 10–20 mg. Behandlingsforløpet er 1–2 måneder.
- Bivirkninger: økt hjertefrekvens og redusert blodtrykk.
- Kontraindikasjoner: alvorlig iskemisk hjertesykdom, graviditet, ustabilt blodtrykk og lav vaskulær tonus. Legemidlet må ikke administreres subkutant.
- Pantogam er et nootropisk middel som forbedrer mental aktivitet og hukommelse. Øker kvaliteten på metabolske prosesser og kroppens motstand mot hypoksi. Det har en antikonvulsiv effekt og forbedrer tilstanden til pasienter med cerebral insuffisiens, hyperkinetiske lidelser, nevroleptisk syndrom og klonisk stamming hos barn. Det er tilgjengelig i tablettform.
- Indikasjoner for bruk: psykisk utviklingshemming, oligofreni, taleforsinkelse, epilepsi, polymorfe anfall og epileptiske anfall, trigeminusnevralgi. Subkortikal hyperkinese forårsaket av bruk av nevroleptika.
- Administrasjonsmåte: Legemidlet tas oralt 15–30 minutter etter måltider. Anbefalt dose er 500 mg 4–6 ganger daglig, behandlingsforløpet er 2–3 måneder.
- Bivirkninger manifesterer seg i form av ulike allergiske reaksjoner. Hvis de oppstår, er seponering av legemidlet indisert.
Alle medisiner som brukes til å behandle hydrocephalus hos barn, bør foreskrives av behandlende lege. Under behandlingen er nøye overvåking av babyens tilstand og behandlingsfremdriften indisert.
Vitaminer
I kombinasjon med medikamentell behandling, samt før og etter operasjon, foreskrives pasienter vitaminer som forbedrer metabolske prosesser i hjerneceller.
La oss se på de viktigste:
- B-vitaminer – B1 forbedrer koordinasjonen av bevegelser og reduserer tretthet. B2 fremskynder mentale reaksjoner, lindrer hodepine og døsighet. B3 er ansvarlig for konsentrasjonsnivået og hastigheten på hukommelsesgjenoppretting. B5 er involvert i overføring av impulser mellom nerveceller i hjernen. B6 øker intelligensen og forbedrer tankeprosesser. B9 bekjemper økt tretthet, søvnløshet og apati. B12 regulerer søvn- og våkenhetsmønstre.
- Vitamin C – askorbinsyre har antioksidantegenskaper og beskytter kroppen mot økt emosjonelt eller fysisk stress.
- Vitamin D – kalsiferol virker forebyggende mot onkologisk hjerneskade. Opprettholder elastisiteten til kapillærvegger og store kar, og forhindrer oksidative prosesser.
- Vitamin E – styrker veggene i blodårene i hjernen og forhindrer at de ødelegges.
- Vitamin P – et bioflavonoid – forhindrer hjerneblødninger og kapillærskjørhet.
Vitaminer velges av en lege, separat for hvert tilfelle av hydrocephalus og hver pasient individuelt.
Fysioterapibehandling
Ytterligere metoder for behandling av hydrocephalus inkluderer fysioterapi. Oftest foreskrives pasienter:
- Mikrostrømsrefleksologi.
- Massasje.
- Elektroforese.
- Akupunktur.
- Manuell terapi.
- Fysioterapiøvelser.
Fysioterapi utføres på det stadiet når hovedbehandlingen er fullført og det er nødvendig å gjenopprette kroppen. Fysioterapiprosedyrer foreskrives for å akselerere utstrømningen av cerebrospinalvæske og for å forbedre pasientenes psykologiske tilstand og utvikling.
Folkemedisiner
Hydrocephalus hos nyfødte er ikke en ny sykdom. Folkebehandling av denne patologien har vært brukt i svært lang tid. Infusjoner og medisinske avkok brukes oftest til terapi. La oss se på folkemedisiner for hydrocephalus:
- Druer - du kan spise dem rå, eller du kan lage juice og kompotter av dem.
- Et avkok av hyllebær - plantens jordstengler og bark må helles med kokende vann, kokes, siles og filtreres. Dette middelet er effektivt i de tidlige stadiene av sykdommen.
- Løk- og gresskarjuice - til medisinske formål, ta 1-2 skjeer på tom mage.
- Infusjon av persillerot.
- Et avkok av sitronmelisse eller bjørkeblader, calamus.
Folkebehandling er ikke et alternativ til medisiner eller kirurgi. Før du bruker denne metoden, må du rådføre deg med legen din og vurdere alle risikoene ved slik behandling.
Urtebehandling
Et annet alternativt medisinsk alternativ er urtebehandling. Ved forstyrrelser i produksjon/utstrømning av cerebrospinalvæske anbefales følgende oppskrifter:
- Ta 20 g peppermynte og 200 ml kokende vann. Hell planten i vannet og la den trekke i 30 minutter. Etter avkjøling, sil og drikk som te, men uten tilsetningsstoffer og søtningsmidler 3 ganger om dagen.
- Hell 1 liter kokende vann over 2 skjeer med kornblomster. Sil infusjonen når den er avkjølt. Ta 50 ml 3 ganger daglig. Kornblomstinfusjon bidrar til å fjerne overflødig væske fra kroppen.
- Hell en spiseskje astragalus over et glass kokende vann og la det trekke i 3 timer på et mørkt sted. Sil og ta 50 ml 2-3 ganger om dagen.
- Hell alkohol over svarthyllbærroten i forholdet 1:10. La blandingen stå i en uke. Ta 25 dråper 3 ganger daglig.
- Mal havtornbær til pulver. Bruk pulveret til å lage en medisinsk drikk. Middelet tas opptil 3 ganger daglig, men den daglige dosen bør ikke overstige 5 g pulver.
Før du bruker urtemedisiner for å behandle hydrocephalus, spesielt hos barn, bør du rådføre deg med legen din.
Homeopati
I noen tilfeller, selv med de mest alvorlige sykdommene, tyr de til alternative behandlingsmetoder. Homeopati for hydrocephalus hos nyfødte anbefaler følgende legemidler:
- Natrum sulphuricum (Aconl, Arn2, Belli, Hell, Hyper2, Nat-sl, Sill) – hydrocephalus forårsaket av traume.
- Helleborus niger – sykdommen er ledsaget av alvorlige kramper, strabismus eller andre synshemminger.
- Mercurius – anfall av søvnløshet, angst, sløvhet.
- Secale cornutum – tap av koordinasjon av bevegelser, plutselig vekttap.
- Apis – kraftig hodepine, barnet kaster ofte hodet bakover, det kommer ut lite urin når det tisser.
- Apocynum cannabinum – kraniale suturer og fontanell er vidåpne, økt intrakranielt trykk.
- Svovel – pupillene reagerer dårlig på lys, smertefulle opplevelser forverres om natten.
- Glonoin - unormal forstørrelse av hodeskallen, oppkast av cerebral opprinnelse.
Alle medisinene ovenfor kan kun brukes som foreskrevet av en homeopatisk lege, som vil vurdere alle risikoene ved denne behandlingen for babyen og velge nødvendig dosering av medisiner.
Kirurgisk behandling
I de fleste tilfeller er kirurgisk behandling av hydrocephalus den eneste måten å stoppe den patologiske veksten av intrakranielt trykk og redde hjernen. Metoden for kirurgisk inngrep avhenger helt av sykdommens form og stadium. Hovedmålet med operasjonen er å drenere cerebrospinalvæske fra hjernens ventrikler til andre hulrom i kroppen.
- Lukket hydrocephalus
Typen av kirurgisk inngrep i dette tilfellet avhenger av årsaken til lidelsen.
- Hvis svikten i produksjon og drenering av cerebrospinalvæske er assosiert med tilstedeværelsen av en svulst, cyste eller hematom, fjerner legen det patologiske vevet. Dette normaliserer strømmen og absorpsjonen av cerebrospinalvæske.
- Hvis svulster har vokst inn i hjernen og ikke har klare grenser, er shunting indikert. Under operasjonen lager legen en bane for bevegelse av cerebrospinalvæske, som vil omgå blokkeringen.
Cerebrospinalvæsken dreneres oftest ved hjelp av silikonkatetre inn i bukhulen, noe som har økt absorpsjonskapasitet. Denne typen kirurgi kalles ventrikuloperitoneal shunting. Den utføres på mer enn 200 000 nyfødte hvert år.
Ved ventrikulo-atriell shunting ledes cerebrospinalvæsken inn i høyre atrium. Endoskopisk ventrikulostomi er også mulig, noe som er mest effektivt ved okklusive former for hydrocele. Hvis trykket i skallen øker veldig raskt og shunting er farlig, utføres ekstern ventrikulær drenasje. Et kateter settes inn i hjernens ventrikkel, ved hjelp av hvilket cerebrospinalvæsken ledes bort.
- Åpen hydrocephalus
Hvis cerebrospinalvæsken ikke absorberes der den skal være, er følgende typer kirurgi indikert:
- Ventrikulo-peritoneal shunt.
- Ventrikuloatriell shunting.
- Lumboperitoneal shunting.
Kirurgiske inngrep som aktiverer absorpsjon av cerebrospinalvæske er mulige, for eksempel disseksjon av araknoide adhesjoner. Hvis økt væskesyntese observeres, er operasjonen rettet mot å undertrykke prosessen. For dette formålet kan klemmer plasseres på ventriklenes vaskulære plexus eller strukturene som kler ventrikkelveggen kan kauteriseres.
Hvis kirurgisk behandling er vellykket, stopper patologiens progresjon. Barnet går tilbake til et normalt liv og utvikler seg på nivå med jevnaldrende. I noen tilfeller utføres ikke kirurgi for hydrocele. For eksempel når det intrakranielle trykket ikke øker, og det ikke er noen åpenbare tegn på sykdomsprogresjon. I dette tilfellet bør barnet overvåkes regelmessig av en nevrolog og nevrokirurg. Det er nødvendig å systematisk måle hodeomkretsen, utføre nevrosonografi og CT. Medisinering kan foreskrives med legemidler som reduserer produksjonen av cerebrospinalvæske.
Forebygging
For å redusere risikoen for å få et barn med hydrocephalus, bør fremtidige foreldre nøye gå frem i planleggingsfasen for graviditet. Forebygging starter med en konsultasjon med en genetiker og genetisk testing av både kvinnen og mannen. Den vordende moren bør nøye overvåke helsen sin, unngå overarbeid, stress og skader. Både før og etter unnfangelsen bør du leve en sunn livsstil og beskytte deg mot mulige infeksjoner.
Det er strengt forbudt å røyke, drikke alkohol eller ta narkotika under graviditet. Du kan ikke ta medisiner uten tillatelse fra lege. Hvis en kvinnes profesjonelle aktivitet er forbundet med farlige tilstander eller giftige stoffer, bør den suspenderes under graviditeten. Det anbefales å tilbringe mer tid utendørs, opprettholde et balansert kosthold og få mer positive følelser.
Regelmessige kontroller og rutinemessige diagnostiske tester, en sunn livsstil og overholdelse av alle medisinske forskrifter kan bidra til å minimere risikoen for å få et barn med VGM.
 [ 41 ]
[ 41 ]
Prognose
Hvordan og hvor lenge en nyfødt med hydrocephalus vil leve, avhenger helt av årsaken til sykdommen, dens form, stadium og alvorlighetsgrad. Prognosen er basert på faktorer som:
- Tilstedeværelse av samtidige sykdommer.
- Relevans og effektivitet av den valgte behandlingsmetoden.
- Graden av progresjon av hydrocephalus (senere stadier er vanskelige å behandle og forårsaker mange patologiske komplikasjoner).
- Tidspunkt for sykdomsdiagnose (tidsintervall fra det øyeblikket lidelsen oppstår til behandlingsstart).
Det er svært viktig å starte behandling umiddelbart når vattersott oppdages. Tidlige stadier er mer mottakelige for behandling og gjør det mulig å unngå komplikasjoner, noe som ikke kan sies om avanserte tilfeller. Mange pasienter, etter å ha gjennomgått full behandling, opplever ikke helseproblemer og glemmer diagnosen.
Ifølge medisinsk statistikk kommer mer enn 90 % av nyfødte med hydrocephalus seg etter sykdommen og dens konsekvenser. I 10 % av tilfellene er det risiko for å utvikle livstruende tilstander:
- Forsinkelser i fysisk og mental utvikling (taleproblemer, vansker med å uttrykke følelser).
- Konstant hodepine på grunn av økt intrakranielt trykk.
- Forverring av synet og fullstendig blindhet.
- Epilepsi, cerebral parese.
- Økt nervøs eksitabilitet.
- Alvorlige søvnforstyrrelser.
- Aggresjon.
- Stamming.
- Strabismus.
- Hysteri.
- Ulike nevropatiske lidelser.
Hydrocephalus hos nyfødte med kommunikasjonsform har en gunstigere prognose. Medfødt og rettidig diagnostisert sykdom forløper mye lettere enn ervervet. Hvis behandlingen startes i tide og er riktig sammensatt, fortsetter babyens liv, men det er risiko for forverring av kvaliteten (tale, syn, hørsel, koordinasjonsforstyrrelser).

